Дискинезия желчевыводящих путей: причины и лечение
Если уже так случилось, и у Вас удалили желчный пузырь, конечно жизнь продолжается и нужно жить. Вы должны осознать одну простую и важную вещь: все органы нашего с Вами организма можно разделить на две основные большие группы. Это жизненно важные органы и НЕ жизненно важные органы.
Что это значит? Все очень просто: жизненно важные органы – это те органы, без которых жизнь организма не возможна. То есть, потеряв такой орган, организм погибает. И вторая группа – не жизненно важные органы – это те органы, потеря которых не влечет за собой гибель всего организма.
К жизненно важным органам относятся: сердце, печень, поджелудочная железа, головной мозг и некоторые другие органы. К не жизненно важным: селезенка, желудок, аппендикс и желчный пузырь! Это и есть мой ответ на первый вариант вопроса: желчный пузырь не жизненно важный орган, а поэтому жизнь без него возможна.
Печеночные колики, из-за застрявших в желчных протоках камней, это очень опасная болезнь и очень большая боль. И если они начались, то лучше удалить желчный пузырь. Но ещё лучше до этого не доводить. Если желчный пузырь удаляется, то протоки желчи для попадания в 12-перстную кишку остаются, а это главное.
Постхолецистэктомический синдром — это различные болезненные проявления, которые наблюдаются после удаления желчного пузыря.
Жить человеку после удаления жёлчного пузыря не так то просто, как кажется. И перефразированное выражение: "Нет органа нет проблем", в этом случае не уместно.
Свежая жёлчь не концентрированная, вырабатываемая печенью, свободно вытекает в кишечник без "дозревания", независимо от поступления, или не поступления пищи. При этом концентрация её не достаточна для полноценного переваривания пищи и разложения жиров в полном объёме.
Следовательно кишечник начинает заселяться условно патогенной микрофлорой, которая выделяет значительного количества токсинов и газов. Это является дополнительной нагрузкой на лимфатическую и иммунную системы.
При этом слизистая оболочка, как 12-перстной кишки, так и в целом кишечника, воспаляется и изъязвляется. Поэтому после удаления возникнет много других проблем, которые надо будет решать. Поэтому лучше не доводить это до операции.
Для этого каждому человеку, заботящемуся о своем здоровье достаточно 1 раз в год в течение 2-х месяцев принимать такие наши препараты:
- Холеазин
- Панкреан
- Целебный боб
- Очистка лимфосистемы (чтобы узнать более детальную теоретическую информацию о важности лимфатической системы, перейдите по ссылке)
КОМПЛЕКС НАШИХ ПРЕПАРАТОВ ДЛЯ ЭФФЕКТИВНОЙ ОЧИСТКИ ВАШЕЙ ЛИМФОСИСТЕМЫ:
Если Вам нужна бесплатная индивидуальная консультация, напишите нам письмо. Для этого кликните здесь.
1-й день: Холеазин, Целебный боб
2-й день: Панкреан, Целебный боб
Холеазин и Панкреан необходимо чередовать по дням!
Если у Вас обнаружили гельминты и лямблии, то нужны такие препараты:
1-й день: Холеазин-3, Гельминтан, Целебный боб.
2-й день: Панкреан, Гельминтан, Целебный боб.
Схема приема препаратов такая:
1-я схема: за 30 минут до еды, три раза в день и четвертый раз на ночь, принимать по 5 капель, 1-й день Холеазин, 2-й день Панкреан, в одну чашку на 50 мл чистой не газированной воды и выпить. Холеазин и Панкреан не желательно принимать одновременно. Поэтому их нужно чередовать по дням.
Поскольку 1-й бутылочки хватает на 1 месяц приема, то принимать Вы будете 2 месяца – это и есть профилактический курс лечения. Целебный боб принимать минимум по 1-й столовой ложке каждый день утром и вечером.
2-я схема: если в течении дня вы на работе и не можете принимать препараты по 1-й схеме, то тогда принимайте утром и вечером, 1 раз утром по 10 капель и 2 раза вечером после рбаоты и перед сном по пять капель в одну чашку на 50 мл чистой не газированной воды, и выпить.
Но следует отметить, что первая схема предпочтительнее. Целебный боб принимать минимум по 1-й столовой ложке каждый день утром и вечером (запивать водой, молоком др.). Или разводить до состояния кашицы и съедать. Можно добавлять в любую пищу.
Если Вам нужно принимать еще Холеазин-3 и Гельминтан, то капайте в одну чашку на 50 мл чистой негазированной воды по 5 или 10 капель (В ЗАВИСИМОСТИ ОТ СХЕМЫ ПРИЁМА, ВЫБРАННОЙ ВАМИ):
1-й день: Холеазин-3, Гельминтан,
2-й день: Панкреан, Гельминтан.
В этом случае Вы сохраните свой желчный пузырь и он не будет Вас беспокоить.
Но если у Вас его удалили, то необходимо принимать Холеазин и Панкреан, Стомахика и Спаколан, по 4 месяца 2 раза в году с перерывом 1 месяц.
1-й день: Холеазин, Стомахика, Спаколан.
2-й день: Панкреан, Стомахика, Спаколан.
Как работает в нашем организме пищеварительная система в целом?
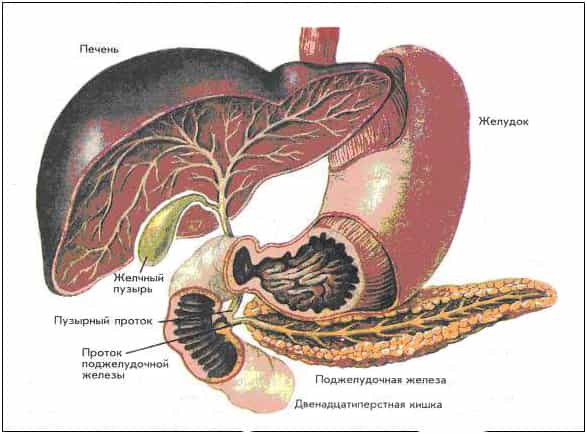
Пища, поступающая в наш организм, переваривается им и даёт нам энергию для жизни. Пища поступает в организм человека через рот, а после её переработки, остатки в виде фекалий, выходят из организма через задний проход. Очень важные функции во всём этом процессе приходятся (см. Рис.2) на желудок, поджелудочную железу, 12-перстную кишку, печень с её жёлчными протоками и жёлчным пузырём.
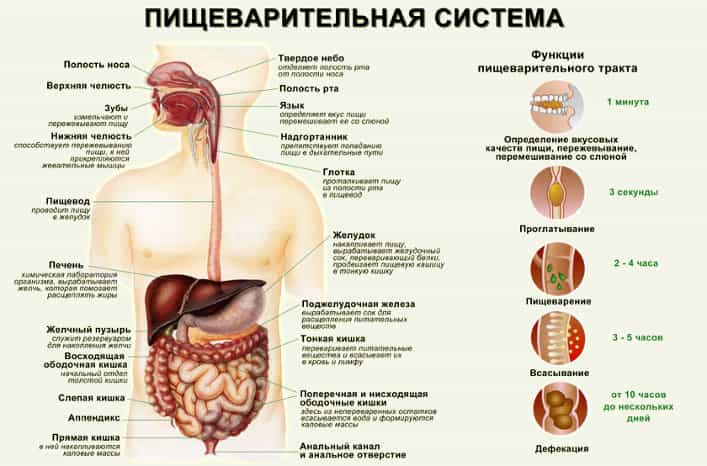
Рис 1.
В общем случае пищеварительная система состоит (см. Рис 1) из:
- ротовой полости
- глотки
- пищевода
- желудка
- печени
- поджелудочной железы
- 12-перстной кишки
- тонкого кишечника
- толстого кишечника
- прямой кишки
- заднего прохода
Как работает жёлчный пузырь
Так как же у нас работает жёлчевыводящая система и желчный пузырь в нашем организме. Давайте рассмотрим все процессы желчевыделения в человеческом организме (см. Рис. 2).
Когда человек проголодался и хочет есть, то у него сфинктер Одди (это своего рода клапан, или для упрощения назовём его краником) находится в сокращенном состоянии и жёлчь не поступает в 12-перстную кишку. Следует отметить, очень важный момент, который сильно влияет на правильную работу всех органов желудочно-кишечного тракта человека (см. Рис. 3).
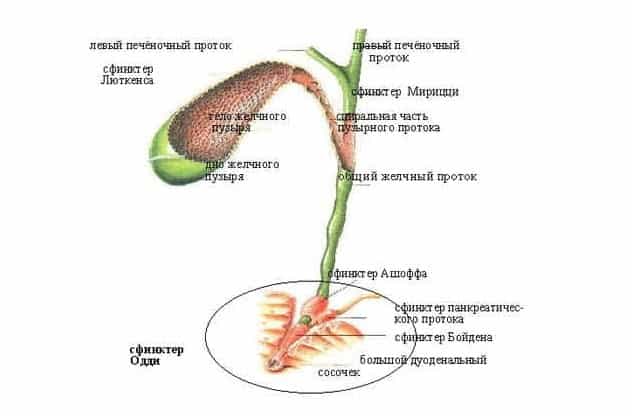
Рис. 3.
Сфинктер Одди состоит из трёх сфинктеров (см. Рис. 3):
- Сфинктер Ашоффа перекрывающий общий поток жёлчи подходящий со стороны печени. После этого клапана жёлчь соединяется (смешивается) с панкреатическим потоком сока поджелудочной железы.
- Сфинктер панкреатического потока. После этого клапана панкреатический поток соединяется (смешивается) с жёлчью.
- Сфинктер Бойдена. Это последний клапан, который отделяет уже смешенный поток жёлчи и панкреатического сока, от поступления, через большой дуоденальный сосочек в 12-перстную кишку.
Человеческая печень вырабатывает непрерывно до 1,5 литра желчи в сутки. И так же непрерывно она поступает в общий желчный поток. Но куда же деваться желчи, если человек голодный и сфинктер Одди (клапан) закрыт? Конечно только в жёлчный пузырь. А в период голода стенка пузыря расслаблена и желчь может свободно туда поступать через пузырный проток (см. Рис 4.).
Жёлчный пузырь не просто ёмкость для хранения жёлчи. Стенки его активно всасывают воду из жёлчи, что приводит к увеличению её концентрации "дозреванию". Поэтому после "дозревания" концентрация жёлчи в пузыре может превышать концентрацию свежей жёлчи, поступающей прямо из печени в 10-20 раз.
Желчный пузырь сокращаясь выталкивает концентрированную желчь
Во время еды, когда жирная и другая пища попадает в 12-перстную кишку из желудка, в ней начинает вырабатываться гормон холецистокинин, который является сильнейшим стимулятором сокращения гладкой мускулатуры жёлчного пузыря.
И при этом он расслабляет сфинктер Одди. Стенка пузыря начинает сокращаться, а сфинктер Одди расслабляться (открываться) и "дозревшая" желчь из жёлчного пузыря начинает поступать в 12-перстную кишку.
Дозревшая концентрированная жёлчь более благоприятна для кишечника. Она порционно, во время еды, поступает в 12-перстную кишку, предварительно смешавшись с потоком поджелудочного сока, внутри протоков поджелудочной железы. Это происходит, когда одновременно открыты сфинктеры панкреатического потока, Ашоффа и Бойдена.
При этом образуется, если можно так назвать, "гремучая" смесь, состоящая из жёлчи, панкреатического сока поджелудочной железы и соляной кислоты со слюной человека поступившей вместе с пищей из желудка в 12-перстную кишку.
Поэтому жёлчный пузырь и сфинктер Одди работают в противофазе, когда один сокращен, другой расслаблен. Так выглядит общая схема строения и работы жёлчного пузыря и пищеварительной системы в целом.
На самом деле процесс выделения желчи очень сложен и он регулируется:
1. Нейропептидами, которые являются особой разновидностью молекулы белка с качествами гормонов:
- нейротензионным полипептидом
- вазоинтестинальным полилепидом и др.
2. Гормонами кишечника в желудочно-кишечном тракте вырабатываемыми во время еды:
- холецистокинином-панкреозимином
- мотилинином
- гастрином
- секретином
- глюкагоном
3. Симпатическими и парасимпатическими отделами вегетативной нервной системы.
Ещё один сфинктер, Лютнекса-Мартынова, расслабляется (см. Рис.4). И жёлчь через пузырный и общий жёлчный протоки поступает в 12-перстную кишку.
А в случае сбоя в работе нервной системы, сбоя при выработке гормонов и нейропептидов или других патологий эта схема нарушается.
Жёлчь
Функции дозревшей концентрированной жёлчи, — расщеплять жиры, для лучшего их усвоения, эмульгировать и стерилизовать содержимое 12-перстной и тонкой кишки, для переваривания пищи в стерильных условиях, стимулировать работу поджелудочной железы и усиливать работу перистальтики 12-перстной кишки.
Жёлчь – это густая жидкость, горькая на вкус, имеющая желтый или зеленый цвет, которая вырабатывается постоянно печенью и хранится в желчном пузыре, как запасном резервуаре. Ежедневно печень человека вырабатывает до одного литра желчи.
Желчь нужна для переваривания жирной пищи, которая уже вышла из желудка и находится в двенадцатиперстной кишке. И она способствует активизации перемещения пищи по кишечнику (обладает сильно выраженным "слабительным" эффектом).
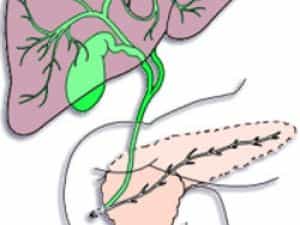
Перед тем, как желчь попадет в кишечник, она проходит сложный путь по желчевыводящим путям. Сначала из печени она попадает в печеночные протоки, оттуда в общий желчный проток, который соединяется с желчным пузырем через проток пузырный.
Жёлчь имеет очень важную роль в процессе пищеварения и выполняет такие функции:
- активирует необходимые для переваривания белков ферменты;
- принимает участие в усвоении жирорастворимых витаминов A, D, E и расщеплении липидов, способствуя их всасыванию
- повышает аппетит
- стимулирует выработку гормонов кишечника
- создаёт необходимые условия в 12-перстной кишке для потери пепсином (основным ферментом желудочного сока) своих свойств
- оказывает антибактериальное воздействие
- улучшает моторику тонкого кишечника
- способствует размножению эпителия слизистых кишечника
Функции дозревшей концентрированной жёлчи, - расщеплять жиры, для лучшего их усвоения, эмульгировать и стерилизовать содержимое 12-перстной и тонкой кишки, для переваривания пищи в стерильных условиях, стимулировать работу поджелудочной железы и усиливать работу перистальтики 12-перстной кишки.
Но желчный поток перед выходом в 12-перстную кишку соединяется с главным потоком поджелудочной железы и эти два потока впадают в двенадцатиперстную кишку (см. Рис. 4, 5, 6). Место впадения общего желчного протока в 12-перстную кишку называется Фатеров сосочек. У него имеется собственная мышца (сфинктер Одди), которая и регулирует поступление желчи в кишечник.
Желчный пузырь и его протоки
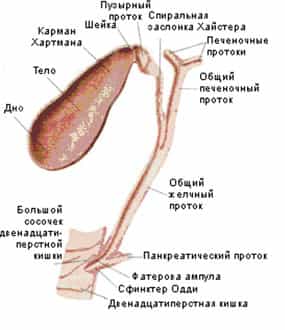
Рис. 4. Вход протока желчи и поджелудочной железы в 12-перстную кишку
Желчный пузырь и внепеченочные желчные протоки
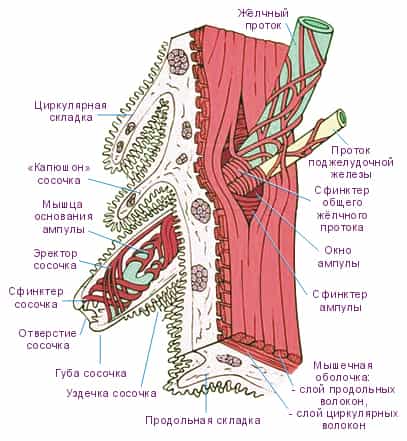
Рис. 5.
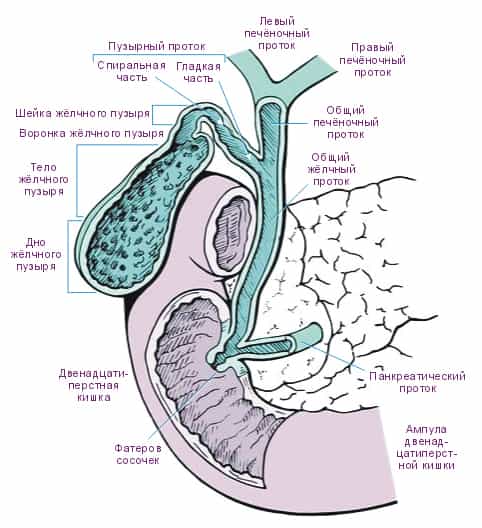
Рис. 6.
Дискинезия жёлчевыводящих путей
Дискинезия желчных путей – это заболевание, при котором из-за нарушения сокращений желчного пузыря и его протоков, а также дефектов в работе сфинктера Одди, возникают проблемы с выведением желчи. По статистике дискинезией желчных путей чаще страдают женщины.
Развитию заболевания способствуют:
- Нерациональное питание (много жирного, острого, большие перерывы между приемами пищи);
- Заболевания органов желудочно-кишечного тракта (гастрит, дуоденит, язвенная болезнь, панкреатит);
- Гормональные нарушения;
- Климакс;
- Глисты;
- Пищевая аллергия;
- Нервные переживания, стрессы.
Что происходит? Врачи выделяют две основные формы дискинезии. При гиперкинетической форме тонус желчного пузыря повышен и его сокращения происходят слишком быстро и сильно. Сфинктеры (мышечные "ворота") при этом раскрываются недостаточно. Это вызывает резкие болевые ощущения в правом подреберье.
Приступы боли обычно кратковременны и редко продолжается больше одного часа. Как правило, они возникают не на пустом месте, а провоцируются отрицательными эмоциями, волнениями, нервными перегрузками.
У женщин обострения заболевания бывают связаны с менструальным циклом, так как во время месячных тонус желчного пузыря обычно повышен. Гиперкинетическая форма дискинезии чаще встречается в молодом возрасте.
Гипокинетической формой дискинезии, наоборот, чаще страдают люди старшего возраста. Ее причина – недостаточно интенсивное сокращение желчного пузыря. Это также проявляется болью в правом подреберье. Правда, боль обычно не сильная, но длительная, носит тупой, нередко распирающий характер.
Впрочем, здесь, как и вообще в медицине, нет ничего абсолютного. Все проявления заболевания очень индивидуальны. Даже опытному врачу не так-то легко поставить точный диагноз, основываясь лишь на жалобах пациента.
Дискинезия желчных путей состоит из череды обострений и улучшений. Спустя некоторое время в желчном пузыре и протоках может возникать воспалительный процесс (холецистит, холангит) или образовываться желчные камни (желчнокаменная болезнь).
Если по утрам вы ощущаете горький вкус во рту, если у вас постоянно плохое настроение и упадок сил, не исключено, что причина всех неприятностей кроется в нарушении работы желчных путей. А если к тому же время от времени (переволновавшись или перекусив остреньким салатиком) вы чувствуете боль в правом подреберье: тупую ноющую или, наоборот, острую схваткообразную, незамедлительно отправляйтесь на прием к гастроэнтерологу. Семьдесят шансов из ста, что у вас дискинезия.
Настораживающие признаки: запоры или поносы, плохой сон и аппетит, сниженное половое влечение и нарушенный менструальный цикл (у женщин).
Диагностика дискинезии желчевыводящх путей
Чтобы поставить правильный диагноз, врач-гастроэнтеролог обязательно направит Вас на дополнительные исследования:
- Биохимический анализ крови. Во время выраженного обострения в анализе крови обнаруживают повышение уровня печеночных ферментов (щелочная фосфатаза и др.).
- УЗИ печени и желчного пузыря, которое позволяет оценить состояние желчного пузыря и его протоков, выявить камни.
- Дуоденальное зондирование – сбор желчи для анализа с помощью желудочного зонда. Процедуру применяют и с лечебной целью для промывания желчевыводящих путей при застое желчи. Для этого после сбора желчи в зонд вводят подогретую минеральную воду. Процедуру проводят натощак.
- Тесты с применением специальных препаратов. Вводят лекарственное вещество (например, секретин), которое усиливает выработку желчи. Если имеется заболевание, то желчь не успевает выделиться в кишечник, а скапливается в желчном пузыре и протоках. Происходит расширение протоков и увеличение объема пузыря, что регистрируют при помощи УЗИ.
- Рентгеновские методы – холецистография.
Очень важно не перепутать дискинезию желчных путей с другими серьезными заболеваниями, которые имеют похожие симптомы!
Важно в процессе обследования установить форму дискинезии – от этого будет зависеть метод лечения. Необходимое условие лечения дискинезия – соблюдение диеты.
Диеты при гиперкинетической форме – это частое дробное питание (4-5 раз в день), ограничение продуктов, вызывающих сокращение пузыря (жирные, мясные продукты, растительное масло, пирожные и другие изделия из жирного теста, пиво, газированные напитки). Блюда должны быть преимущественно протертыми и отварными, не слишком жирными или острыми. Побольше фруктов и ягод в любом виде!
Из лекарственных препаратов применяются в основном спазмолитики (но-шпа и т.д.). Ну и наши препараты Холеазин, Холеазин-2, Панкреан, Холеазин-3, Гельминтан, Целебный Боб.
По сей день широко применяется старинный способ лечения – питье минеральных вод. При этой форме болезни рекомендуются воды с низкой и средней минерализацией: Нарзан, Навтуся, Славяновская, Смирновская, Ессентуки №4 и №20. Воду надо пить горячей (40-25 градусов), по ½ стакана или по 1 стакану 3-4 раза в день за полчаса до еды.
Если все вышеперечисленное не помогло, врач может назначить тюбаж – промывание желчных путей.
Диета при гипокинетической форме обязательно должна включать продукты, обладающие желчегонным действием: сметану, сливочное и растительное масло, сливки, яйца всмятку, черный хлеб, овощи. Они стимулируют двигательную активность желчных путей. С этой же целью используют экстракт алоэ, элеутерококк, женьшень. Хорошо помогают растительные желчегонные сборы. В их состав обычно входят цветки бессмертника, тысячелистник, листья мяты, плоды кориандра и др.
Применяются желчегонные средства – циквалон, 10 % р-рыксилита или сорбита, карловарская соль и травы – отвар петрушки, отвары и настои одуванчика лекарственного, тысячелистника обыкновенного, аира болотного, барбариса.
Минеральные воды используются и здесь, но только с высокой степенью минерализации. Например, Баталинская, Арзни, Ессентуки №17. Их надо пить холодными по ½ -1 стакану 3-4 раза в день за 30-60 мин. до еды(в течение 3-4 недель). Кроме того, применяется тюбаж с карловарской солью, сернокислой магнезией или сорбитом.
Дискинезию лечат также с помощью физиотерапии. Последние годы все чаще применяется лазер, иглорефлексотерапия, фитопрепараты Д.Н. Зубицкого.
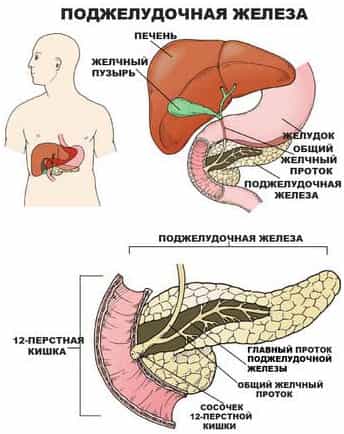
Рис. 5, Рис. 6.
По материалам журнала "Семейный доктор" (№11) Ноябрь 1999г.
Но если у вас дискинезия есть прямо сейчас – это нарушение выброса желчи из желчного пузыря, то есть желчь не выбрасывается в тот момент, когда это необходимо для переваривания пищи в двенадцатиперстной кишке (Рис. 5, Рис. 6).
И если Вы съели обильный, вкусный и жирный праздничный ужин (обед или завтрак), но желчь не выбрасилась, и стенка двенадцатиперстной кишки накрылась жирной пленкой, которую так любят лямблии (мельчайшие глисты). Кроме того, при определенных нарушениях кристаллы холестерина могут осаждаться внутри желчного пузыря. Там они соединяются с желчными пигментами и солями и образуют камни от крошечных кристаллов до больших камней, весом до 200 г.
Профилактика
Соблюдайте правильный и сбалансированный режим питания, принимайте пищу регулярно и дробно (не реже 4 раз в день, каждые 3 часа). Обязательно включайте физические нагрузки в свой режим дня.
Читайте также
Если у Вас есть вопросы или Вы хотите заказать обратный звонок, заполните форму.
Продукт №1 в каждой семье

Целебный боб – энергия жизненной силы и здоровья